Что такое межпозвоночная грыжа?
Грыжа межпозвоночного диска (межпозвонковая грыжа) – это выпячивание состоящего из гелеобразной хрящевой ткани пульпозного ядра диска в спинномозговой – позвоночный канал – полость в позвоночном столбе, образованного дугами 5 больших позвонков.
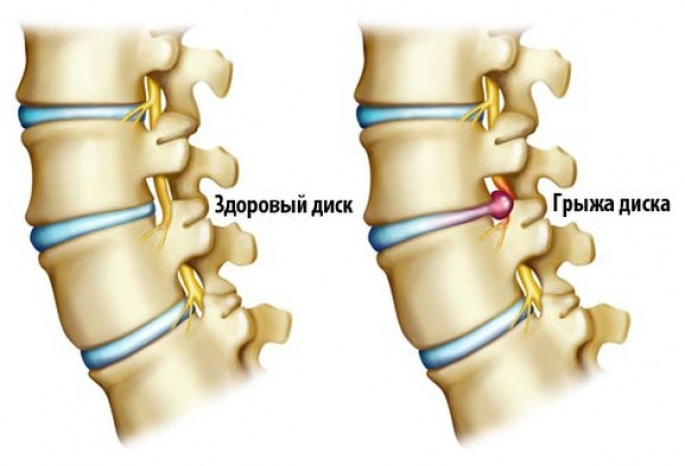
Развитие патологии сопровождается 4 стадиями:
- Пролабированием. На этом этапе происходят изменения в структуре межпозвонкового диска, но ещё нет нарушений целостности фиброзного кольца. Иссыхает влага, нарушаются метаболические процессы, истончаются хрящевые ткани. Скорость протекания изменений зависит от обмена веществ, хронических заболеваний – существенно ускоряет пролабирование большие нагрузки на позвоночник (грыжи – частые спутники грузчиков), нарушения обмена веществ, остеохондроз, болезнь Бехтерева, ревматоидный артрит, недостаток витаминов, минералов. Если своевременно начать лечение, изменения обратимы. Если лечение проигнорировать и оттянуть, на фиброзном кольце позвоночника начнут появляются трещины и микроразрывы.
- Протрузией. Происходит выбухание межпозвонкового диска в позвоночный канал (за пределы физиологических границ), но разрыва фиброзного кольца не наблюдается. Грыжеобразование может быть ярко выраженным (наиболее распространённый вариант при грыже поясничного отдела), так и визуально малозаметным (распространённый вариант при шейной грыже).
- Пролапсом. Сильно растягивается фиброзное кольцо диска. Человек испытывает сильные боли, причём не только прямые – в позвонках, но и отражённые, например, в ногах.
- Непосредственно возникновением грыжи. Ядро диска выскальзывает, а фиброзное кольцо повреждается.
«Границы» между запущенным протрузией, пролапсом и непосредственно грыжей могут быть размытыми. Ведь при сильном выпячивании, выбухании диска высок риск разрыва фиброзной оболочки и перемещения наружу пульпозного ядра.
От типичных грыж межпозвонковых дисков важно отличать грыжи Шморля. Природа этой патологии существенно отличается. Продавливание происходит в губчатую кость, а не в спинномозговой позвоночный канал. И лечение требуется совсем иное.
Причины и частота возникновения межпозвоночной грыжи
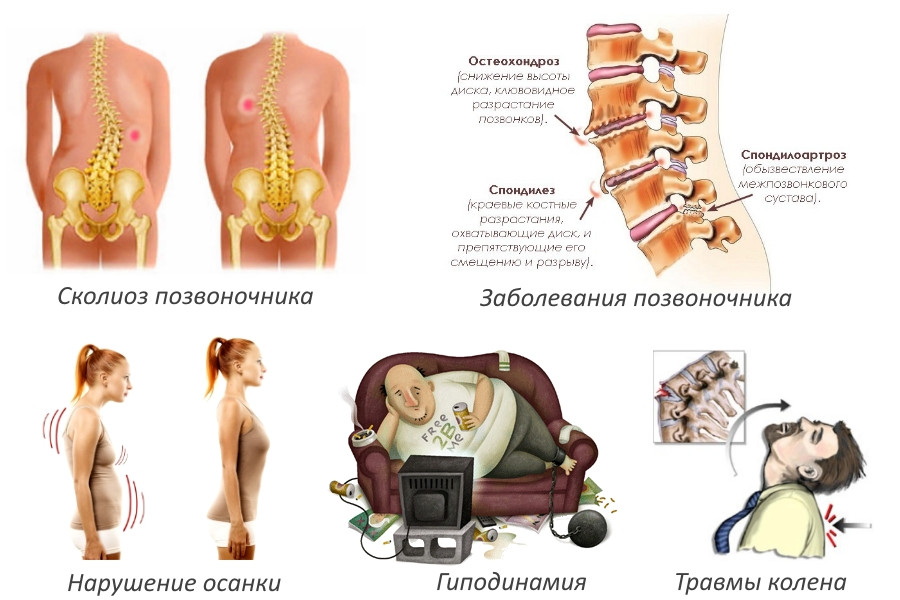
Причины, которые чаще всего приводят к грыжам:
- Слабо развитые мышцы спины.
- Недавние травмы. Особенно опасны ушибы.
- Статичные перегрузки, связанные с работой в одной позе (работа на конвейере, станке компьютере).
- Динамические перегрузки, связанные с поднятием тяжестей или вибрацией. В зоне риска – грузчики, такелажники, гравёры, шлифовальщики, клепальщики, стропальщики, прессовщики, каменщики, штамповщики.
- Анатомические аномалии в зоне расположения замыкательных пластинок на позвонках.
- Неправильное ношение сумок.
- Сверхинтенсивные спортивные нагрузки (особенно те, что выстраиваются с нарушением правильной техники).
- Остеохондроз, при нём на фиброзной ткани появляются микрооразрывы, а со временем зона повреждения и вовсе замещается на неэластичную рубцовую ткань.
- Сколиоз. Позвоночный столб при этой патологии сильно деформируется. Сколиоз способствует грыжеобразованию в грудном отделе позвоночника.
- Превышение массы тела. Позвоночный столб начинает постоянно подвергается перегрузкам и становится уязвимым.
- Несбалансированная диета или диета, направленная на похудение. Особенно опасно резкое похудение. Это серьёзный удар по хрящевой и мышечной ткани. В результате начинаются дегенеративно –дистрофические процессы в межпозвонковых дисках.
- Некоторые врождённые анатомические особенности строения замыкательных пластинок на позвонках. Особенно часто это причина грыжи поясничного отдела и грыжи между 11-м и 12-м грудными позвонками.
Уязвимость межпозвоночных дисков связана с тем, что питательные вещества поступают диффузным способом, а не прямо из кровотока.
То есть сначала – в кровеносную систему, потом к замыкательным пластинам и оттуда к дискам.
Если к дискам попадает недостаточное количество питательных веществ, пульпозное ядро теряет эластичность, развиваются дистрофические и дегенеративные процессы.
Риски грыжеобразования выше у пациентов в возрасте от 45 до 55 лет. При этом женщины сталкиваются с патологией чаще мужчин.
Также есть закономерность, что чаще грыжеобразование затрагивает подвижные отделы позвоночника. Чаще страдает пояснично-крестцовый и шейный отделы.
Симптомы
Симптоматика отличается от зоны грыжеобразования, характера протекания болезни, но среди наиболее распространённых симптомов можно выделить следующие:
- Боль, нарастающая в пояснице, за которой некоторое время спустя (через несколько недель или месяцев) начинается боль ниже колена онемением ноги (ишиас).
- Резкая боль в пояснице (особенно при поднятии грузов или вибрации).
- Нарушение контроля дефекации.
- Онемение в области промежности.
- Нарушение вестибулярного аппарата и походки.
- Головные боли. Как правило, при поражении шейного, грудного отдела.
- Боли в грудной клетке, которые усиливаются при движении руками, вдохе.
- «Прострелы» в плечо (при патологии в верхних отделах позвоночника).
При грыже межпозвонковых дисков в грудном отделе часто возникают ложные ощущения. Кажется, что актуальна проблема с лёгкими или сердцем. «Щемит» в груди, появляется боль в лопатках, возникает ощущение нехватки кислорода, возникает одышка.
При проблемах с межпозвонковыми дисками шейного отдела первым симптомом нередко становится не проблема с самим позвоночником, а постоянно повышенное артериальное давление.
Виды грыж
Грыжи классифицируют по трём базовым параметрам:
- Расположению проблемного участка.
- Синдромам.
- Степени развития патологии (стадии).
Локализация
Расположение грыж может быть следующим:
- Сбоку от спинномозгового канала или с одной сторон позвонка, к наружной части позвоночник. Заднебоковое и латеральное пролабирование.
- К центру тел позвонков. Медианное выпячивание в направлении спинномозгового канала.
- С обращением наружу. Выпячивание – в направлении передней связки позвоночника и остистых отростков (переднебоковое пролабирование).
Локацией может быть шейный грудной, крестцовый, поясничный отдел. Самые распространённые варианты грыжеобразования в поясничном отделе – между 4-м и 5-м позвонками и 5-м поясничным позвонком и крестцом (счёт позвонков принято вести сверху вниз.
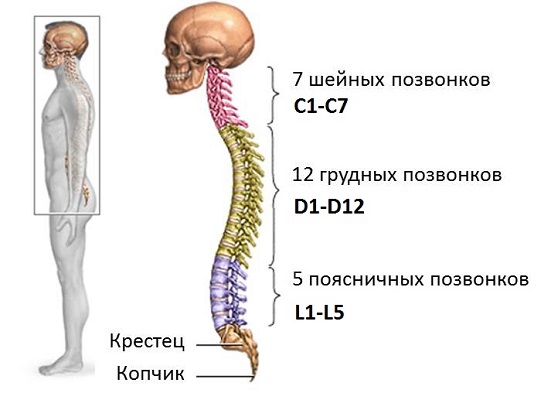
В зависимости от синдрома, где отражается патология – на нервах, сосудах, самом позвоночнике, выделяют корешковую, рефлекторную и позвоночную грыжу. В чём особенность каждой из них?
- Корешковая. Грыжа воздействует на нервные волокна. Часть рефлексов исчезает или ослабевает, нарушается чувствительность. Вследствие этого появляется мышечная слабость, по позвоночнику начинают «бегать мурашки», появляется покалывание, боль.
- Позвоночная. У околопозвоночных мышц изменяется тонус, возникает напряжение мышц. Очень часто туловище перекашивается, человеку становится сложно вставать и садиться.
- Рефлекторная. Начинается, как правило, с боли в пояснице или ноге. Часто сбои могут затронуть кишечник, органы малого таза. В итоге появляются проблемы со стулом, мочеиспусканием. У многих нарушается координация и нарушается походка.
В отличие от более известных горизонтальных грыж межпозвонковых дисков в спинномозговом канале или нервном отверстии грыжа Шморля сопряжена с продавливанием (проваливанием) хрящевой ткани замыкательных пластин в губчатую кость, внутрь тела верхнего или нижнего позвонка.
Стадии
- Стадия 1. Диски не выходит за пределы позвонков, смещение не превышает 2 миллиметра.
- Стадия 2. Ядро – в пределах позвонка, но выпячивание грыжи может доходить до 1,5 сантиметров, ядро остается в пределах тела позвонка.
- Стадия 3. Ядро находится за пределами позвоночного тела.
- Стадия 4. Пульпозное ядро полностью свисает наружу.
Также отдельно выделяют осложнённую грыжу – стеноз. В этом случае речь идёт не просто о свисании пульпозного ядра, но и мультифакторной компрессии – сужении позвоночного канала.
Диагностика грыжи
При диагностировании эффективны следующие мероприятия:
- Визуальный осмотр с оценкой как состояния позвоночника, так и общей картины в целом. Особое внимание врач обращает на локализацию, характер боли, особенности работы мышц (ослабление, повышенный тонус), чувствительность позвоночника и нижних конечностей, рефлекторные реакции сухожилий, массу тела, сопутствующие заболевания. Уже на этом этапе врач принимает решение – лабораторная, функциональная диагностика будут направлены именно на выявление межпозвонковой грыжи, или важно исключить иной главный корень проблемы или патологию, которая сопутствует грыже межпозвонковых дисков (миозит, остеохондроз, спондилоартроз).
- КТ или МРТ. Эти средства диагностики позволяют визуализировать выпячивание, оценить ширину канала позвоночника, обследовать мягкие окружающие структуры. МРТ при обследовании межпозвонковых дисков является более предпочтительным методом нежели КТ. Последний вариант диагностики целесообразен только если патология – результат травмы, а также нужны обследовать костные структуры.
- Миелография с контрастным веществом. Методика основана на введении иглы в окружающее спинной мозг субарахноидальное пространство контрастное вещество и получение изображения посредством рентгена (более дешёвый, но менее информативный способ) или МРТ.
Традиционная МРТ актуальна при любом грыжеобразовании. Миелография с контрастным веществом – при корешковой форме (при подозрении на повреждение нервных корешков позвоночника). Также такой вариант диагностики актуален, когда есть подозрение на нарушения в работе сосудов позвоночного столба, нужно максимально точно определить давление на спинной мозг, нервные окончания.
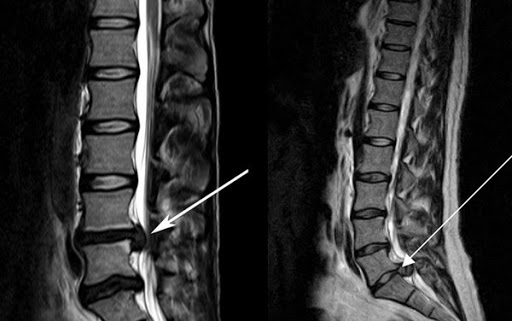
В некоторых случаях дополнительно может назначаться УЗИ с допплерографией сосудов. Такая практика актуальны, например, при подозрении на протрузию в шейном отделе, поясничном отделе, крестцевидной зоне. Особенно такая диагностика ценна, если другие методы исследования сигнализируют о разволокнении, наличии трещин, проблемах сосудистого характера.
Если есть сомнения: что это дегенеративное поражения позвоночника или патология ревматоидного характера, обязательно делаются анализы крови. Важны показатели СОЭ и С-реактивного белка.
Методы лечения межпозвоночной грыжи
При грыжеобразовании применяются несколько видов лечения:
- Медикаментозное. В виде инъекций, таблеток и мазей.
- Ортопедическое. Ношение корсета.
- Хирургическое.
Медикаментозное лечение
Если межпозвонковые диски поражены незначительно, нет разрыва фиброзной ткани, может помочь комплексное медикаментозное лечение. Какие препараты применяются?
- Болеутоляющие. Для снятия болей применяют нестероидные препараты. При 1-й стадии грыжи облегчение возможно уже в первые дни лечения. Наилучший результат достигается, если начинать с интенсивной терапии и уколов, а затем переходить на таблетки и мази. Если же начинать именно с мазей и таблеток, лечение может потребовать большего количества времени. При более запущенных стадиях или, если человек невосприимчив к нестероидным средства, применяются более сильные – кортикостероидные препараты. Они могут быть в виде инъекций, таблеток, гелей, мазей. Но к кортикосодержащим веществам врачи рекомендуют обращаться только в крайних случаях. У большинства из них – достаточно сильный побочный эффект. Кроме того, может возникнуть привыкание.
- Миорелаксанты. Снимают спазмы, зажимы. Приводят в тонус мышечные волокна. Улучшают уровень подвижности позвоночника. Эффективны при сочетании инъекций и таблеток.
- Хондропротекторы. Эффективны для пациентов с выраженной дегенерацией хрящевой ткани., питают межпозвонковые диски хондроэтином.
- Повышенные дозы витамина В. Важны для увеличения нервной проводимости. Лучший эффект достигается при инъекционном введении.
Ношение ортезов
Ортезы помогают успешно разрешить следующие задачи:
- Зафиксировать двигательные сегменты в правильном физиологическом положении.
- Обеспечить рефлекторные маятникообразные движения в статике.
- Распределить нагрузку на позвоночник.
- Уменьшить боль.
- Снять нагрузку на позвонки.
Нюанс! Но должный эффект возможен только на начальных стадиях заболевания. Если болезнь запущена ношение ортеза должно обязательно совмещаться с медикаментозным и физиотерапевтическим лечением либо и вовсе нужно более серьёзное – хирургическое лечение.
Кроме того, носить ортез можно только при систематическом врачебном контроле. Иначе вместо решения проблемы можно получить новую –атрофию.
Физиотерапия
В качестве популярных физиотерапевтических методов применяется массаж, лазеротерапия, иглоукалывание.
- Массаж. Применяется, если у пациента – стабильное артериальное давление, нет воспалительных процессов. Наиболее эффективен и безопасен массаж назначают при грыжах в пояснично-крестцовом отделе позвоночника.
- Лазеротерапия. Наиболее эффективна после проведения хирургического лечения у лиц с наличием компрессионно-сосудистого синдрома. Не стоит путать классическую лазеротерапию с вапоризацией пациента – удалением грыжи. Вапоризация – это уже не физиотерапия, а хирургическая процедура с применением лазерных технологий. Цель лазеротерапии – купировать боль, добиться уменьшения размера грыжи, а цель лазерной хирургии – иссечь её.
- Иглорефлексотерапия. Эффективный способ при небольших грыжеобразованиях, сопровождающихся ограничениями подвижности, запорами, нарушениями мочеиспускания, проблемой с потенцией. Хорошо снимает напряжение со спазмированных мышц, ликвидирует защемления нервных волокон. Несмотря на то, что иглотерапия кажется максимально безопасным способом решения проблемы, к сожалению, способ противопоказан, если есть серьёзные заболевания почек, сердца. Также перед началом процедур важно быть уверенным, что всё в порядке со свёртываемостью крови.
Хирургическое лечение
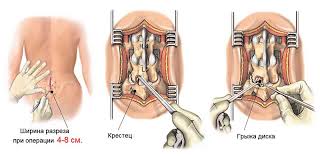
Хирургическое лечение назначают, если грыжа – запущенная, разорвано фиброзное кольцо, медикаментозная терапия и лечение корсета эффекта не дало.
Срочность проведения операции особенно актуальна, если есть парез и прогрессирует атрофия мышечной ткани. Показанием к операции являются и защемление грыжи.
Объединяющий момент для всех операций – они ориентированы на непосредственное удаление грыжи. Но остальные задачи при хирургическом вмешательстве могут отличаться. Одним пациентам достаточно провести стабилизацию межпозвоночных дисков, другим провести их замену (выполнить эндопротезирование).
Удаление грыжи может осуществляться несколькими способами:
- Способ 1. Дискэктомия. Открытая операция с удалением самих межпозвонковых дисков, диска или его части. Выполняется под общим наркозом. Раньше практиковалась для иссечения большинства грыжеобразований, сейчас преимущественно в ситуациях, когда размер межпозвоночной грыжи не превышает 0,6 мм или оперативное вмешательство требуется срочно.
- Способ 2. Декомпрессионная ламинэктомия. Эффективна при проблемах в шейном, грудном и поясничном отделах. Представляет собой удаление позвоночной дужки (или дужек) снижение давления костной ткани на спинной мозг. Назначается, если зона поражения большая, и проблему нельзя решить эндоскопической операцией, и при этом по результатам диагностики выявлены противопоказания для проведения дискэтомии. Также это результативный способ хирургического вмешательства, если вместе с иссечением грыжи нужно одновременно стабилизировать структуру позвоночника.
- Cпособ 4. Малоинвазийное эндоскопическое удаление выпавшего фрагмента ядра межпозвоночного диска и высвобождение от сдавливания спинномозгового корешка (декомпрессия). Формирование доступа осуществляется через прокол в коже. Стабилизирующие структуры (мышцы, связки) расширяются и при этом не травмируются. Удаление грыжи осуществляется через зонд. Когда нервные волокна полностью свободны, выполняется сшивание. Операция может проводиться под местной анестезией или седацией.
Профилактика межпозвоночной грыжи

- Чтобы избежать появление проблемы важно соблюдать меры профилактики:
Исключите пребывание в статичном положение на протяжение длительного времени.
Если диагностирован сколиоз, остеохондроз, иные заболевания позвоночника, своевременно лечите их. - Избегайте резких рывков при поднятии тяжестей. При поднятии тяжестей следите, чтобы сгибались ноги, а не спина. Для этого при взятии груза обязательно слега приседайте, прижимайте предмет к себе, а затем вставайте. При необходимости продвинуть тяжелый предмет вперед отдайте предпочтение толканию. Так существенно снизится нагрузка на позвоночник. Если же нужно поднимать грузы выше уровня головы, то лучше использовать стремянку, стул.
- Займитесь растяжкой. Оно способствует усилению кровотока, регенерации тканей хряща в междисковом пространстве. Особенно для межпозвонковых дисков полезно регулярное растяжение на наклонной доске.
- Регулярно занимайтесь плаванием. Особенно это хорошая профилактика грыжеобразования в грудном отделе.
- Предпочтение отдавайте детскому, а не мягкому матрасу.
- Избегайте ношения на плече тяжёлых сумок. Их лучше заменить на сумки, чемоданы на колесиках. В крайнем случае – на рюкзак.
- Будьте благоразумны в питании. С одной стороны, никаких диет, направленных на резкое сбавление веса (нехватка питательных веществ негативно сказывается на опорно-двигательном аппарате), с другой стороны, не увлекайтесь высококалорийными продуктами, которые приводят к увеличению массы тела.
Современное лечение межпозвонковой грыжи грудного, поясничного, шейного отдела, благодаря малоинвазийным методикам, позволяет решить проблему достаточно оперативно, и у врачей 5-й больницы есть большой опыт таких операций, как и современная диагностическая база для подготовки к ним, но всё-таки любая операция – это стороннее вмешательство, и лучше пресечь проблему на корню (на уровне профилактики).


